2020年妇产科主治医师考试知识点:不孕症
来源 :中华考试网 2019-09-19
中【概念与分类】
不孕症是指――夫妇同居1年、有正常性生活、未采取避孕措施而未受孕。我国不孕症发病率为7%~10%。
□原发性不孕――指婚后未避孕而从未妊娠者;
□继发性不孕――指曾有过妊娠而后未避孕超过1年未孕者。
注意:
能怀孕而无正常足月分娩的――为不育。
如:流产、早产、死胎、死产、宫外孕等,虽妊娠而无活婴获得,不属不孕症范围。
不孕原因不明――“未找到原因”
只要还未进行腹腔镜与开腹手术,只能认为是“未找到原因”,因有遗漏子宫内膜异位症的可能。
不明原因性不孕――“谜”
进行过腹腔镜与开腹手术,依然没有找到原因。
―― 有精子
―― 有卵子
―― 有通道
―― 有子宫、内膜
―― 有适宜的内分泌环境
【病因】
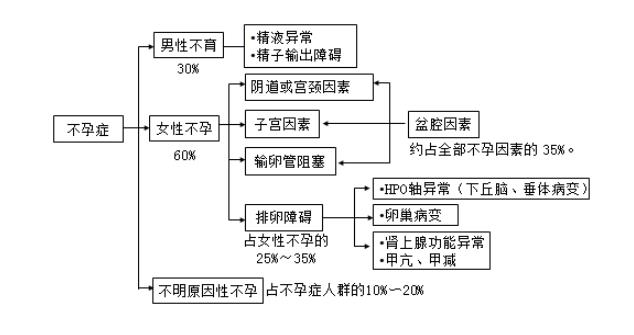
(一)女性不孕因素
1.卵巢功能障碍
(1)排卵功能障碍:
中枢神经系统性无排卵、下丘脑性无排卵、垂体性无排卵、卵巢性无排卵、多囊卵巢综合征(PCOS)、卵泡黄素化不破裂综合征(LUFS)等。
(2)黄体功能不全:子宫内膜发育迟缓,与胚胎的发育不能同步,不利于植入。
(3)全身性疾病:重度营养不良、甲亢甲减等。
2.输卵管因素 是不孕症最常见因素。
(1)炎症:输卵管管腔黏连、狭窄、纤毛破坏
(2)子宫内膜异位症:可以导致盆腔粘连进而引起输卵管功能障碍。
(3)输卵管先天发育不全、绝育术及宫外孕手术后,也可引起输卵管因素致成不孕。
3.子宫因素
(1)先天性畸形
(2)黏膜下子宫肌瘤
(3)子宫内膜息肉、子宫内膜炎
(4)子宫内膜结核
(5)子宫内膜损伤 人工流产、中期引产或足月产后刮宫手术等,可引起Asherman综合征。
4.子宫内膜异位症
子宫内膜异位症患者中不孕率高达40%;
▲病变可造成――子宫、输卵管、卵巢的粘连,影响卵子的排出、捡拾以及精子和受精卵的运行而导致不孕;
▲还可能引起――黄体功能不全、卵泡黄素化不破裂综合征以及患者的细胞或体液免疫功能异常。
5.宫颈因素
――宫颈黏液量与性状在月经周期中受雌、孕激素刺激而改变,与精子进入宫腔密切相关。
(1)宫颈重度糜烂、雌激素不足――可影响黏液的量与性状,而影响精子穿入。
(2)宫颈息肉、宫颈肌瘤堵塞――也影响精子穿入。
(3)宫颈外口过分狭窄――也可因烧灼治疗宫颈糜烂后形成而致不孕。
(二)男性不孕因素
1.精液异常
如排出精液中无精子,或精子数目过少、畸形过多,活动力过弱均可形成不孕。影响精子生成的原因有:
(1)先天发育异常:先天性睾丸发育不全,双侧隐睾等。
(2)慢性消耗性疾病:长期营养不良,慢性中毒(吸烟、酗酒、癌症化疗药物、某些治疗药物)。
(3)精神过度紧张:可影响精子生成。
(4)局部因素:腮腺炎合并睾丸炎所致睾丸萎缩,组织结构被破坏。精索静脉曲张常也影响精子质量。
2.阻塞性无精
――如:附睾输精管结核致成的输精管阻塞,先天性输精管缺如。
3.性功能异常
――如:生理或心理因素引起的勃起不足、阳痿。精液射向膀胱内的逆向射精。
4.内分泌功能障碍
――如:男性内分泌受下丘脑-垂体-睾丸轴调节。垂体、甲状腺、肾上腺功能障碍可影响精子生成。
(三)免疫性不孕
由于精子、精浆、卵子透明带等,可作为抗原产生自身免疫或同种免疫。
1.精子免疫
炎症、损伤使睾丸、附睾、输精管部位的屏障受损――可形成自身精子抗体。
2.女方体液免疫异常
女性生殖道黏膜的破损可使精子抗原通过女性生殖道上皮屏障,使女方形成血清抗精子抗体(AsAb)――AsAb可阻止精子穿过宫颈黏液而影响精子运输。
不孕妇女血清中存在抗卵子透明带抗体(AZP)――可以与卵透明带起反应,封闭精子受体,干扰精子与透明带结合。
3.子宫内膜局部细胞免疫异常。
抗子宫内膜抗体(AEMAb)
(四)男女双方因素
1.缺乏性生活基本知识。
2.双方过度精神紧张。
【诊断要点】
通过男女双方全面检查找出原因,是诊断不孕症的关键。
一、男方检查
二、女方检查
三、免疫学检查
一、男方检查
√病史采集:询问既往有无慢性病病史,如结核、腮腺炎等;了解性生活情况,有无性交困难……
√体格检查:包括全身检查和生殖系统检查;
√精液常规检查:是不孕夫妇首选的检查项目。
――需行2~3次精液检查,以明确精液质量。
二、女方检查
1.问病史
2.体格检查 注意检查第二性征及内、外生殖器的发育情况,有无畸形、炎症、包块等。
3.女性不孕特殊检查
第一组:B超+卵巢功能检查
第二组:输卵管通畅试验
第三组:宫腔镜检查、腹腔镜检查
第一组:检查卵巢功能的方法有哪些?
常用的方法有:
・B超
・基础体温测定
・阴道细胞涂片
・宫颈黏液检查
・经前诊断性刮宫(子宫内膜组织学检查)
・女性激素测定
●基础体温测定:单相――无排卵;
双相――有排卵。
●阴道细胞涂片:角化细胞随雌激素轻、中、重度影响分别占20%、20%~60%及60%以上。
●宫颈黏液检查:羊齿植物状结晶――E影响;
椭圆体状结晶――P影响。
●经前诊断性刮宫(子宫内膜组织学检查):
增殖期改变――提示无排卵。
分泌期改变――有排卵;
分泌特征落后2天――诊断黄体功能不足;
●女性激素测定:
排卵障碍和年龄>35岁女性均应行基础内分泌测定;
于月经周期第2~4日测定 FSH、LH、E2 ――可反映卵巢的储备功能和基础状态
排卵期LH测定――有助于预测排卵时间;
黄体期P测定――有助于提示有无排卵、评估黄体功能。
●FSH――闭经患者血FSH>40IU/L提示卵巢内卵泡耗竭,闭经为卵巢性。
●LH――排卵前血LH水平波动在5~10IU/L,排卵前血LH上升,较LH基值增加1倍为起始峰,约16小时达峰值(40~200IU/L),则80%以上在24小时内排卵。
●P――血孕酮水平大于16nmol/L(5ng/ml)提示已排卵;
黄体中期血孕酮浓度应高达31.8nmol/L(10ng/ml),低于此值可以认为黄体功能不足。
●TSH――反映甲状腺功能――高了甲减,低了甲亢
●PRL――高了――高催乳素血症,考虑垂体病变
●T――高了――存在高雄激素血症,考虑PCOS
第二组:输卵管通畅试验:
常用方法有――输卵管通液术、子宫输卵管碘油造影及子宫输卵管超声造影。
第三组:宫腔镜、腹腔镜
三、免疫学检查
1.性交后试验
2.精子免疫学检查
【处理要点】
一、首先应改善患者全身状况
二、病因治疗(内分泌治疗)
三、不明原因性不孕的治疗
四、辅助生殖技术
二、病因治疗(内分泌治疗)
1.氯米芬(CC)――是首选的诱发排卵药物。
2.绝经后促性腺激素(hMG)――促泡长!
3.高度纯化的FSH――促泡长!
4.绒毛膜促性腺激素(hCG)――促泡排!
5.高催乳素血症――溴隐亭
6.黄体功能支持――可在基础体温上升3天后,给予黄体酮10~20mg或hCG 2000~3000IU,3~4次。
7.改善宫颈黏液――于月经周期第5天起,口服戊酸雌二醇1~2mg,连续10天,使宫颈黏液稀薄利于精子穿过。
三、不明原因性不孕的治疗
>>对于年轻、卵巢功能良好女性――可期待治疗,但一般试孕不超过3年;
>>年龄超过30岁、卵巢储备开始减退的患者――则建议试行3~6个周期宫腔内夫精人工授精作为诊断性治疗,若仍未受孕则可考虑体外受精-胚胎移植。
以教材大纲知识点为指导,精作试题,让你备考复习做题一步到位,提高复习效率
在线题库、最新考试动态,网校课程辅导资料获取,加入卫生资格考试交流群:813029275 有专门老师为你解答
有专门老师为你解答
【焚题库】主治医师考试题库【历年真题+章节题库+模拟考生+考前模拟试题】
|
模拟考场 |
主治医师章节练习 |
历年真题 |
每日一练 |
|
免费模拟机考在线测试 |
主治医师章节针对练习专项突破 |
每真题练习实战演练 |
每天10道最新试题 |
| 查看详情 | 查看详情 | 查看详情 |
